这项医疗技术想让2亿中国人睡个好觉 湖北医工融合让更多医生的“好点子”变成现实
“你属于重度阻塞性睡眠呼吸暂停。”今年8月,感觉自己睡觉时打鼾憋气严重的小余,在武汉协和医院睡眠门诊拿到了自己的报告单,报告显示他夜间平均每小时呼吸暂停48次。在医生的建议下,他开始使用家用呼吸机入睡。
你是否也有亲友睡觉时鼾声如雷,且总是突然暂停几秒,反复把自己憋醒?Ta可能患上了阻塞性睡眠呼吸暂停(OSA)。有研究估计,我国OSA患者数量约为2亿人,几乎每7个人中就有一个被伴随呼吸暂停的“打呼噜”困扰。
为了让更多患者“睡个好觉”,在武汉,一个由医生、工程师组成的团队正在抓紧研发一款治疗OSA的“利器”。
OSA亟需更好的治疗方案
人在睡觉时,喉咙上方的肌肉会放松,气道变窄,但能保证足够的空气通过。OSA患者由于肥胖、肌肉过度松弛等原因,睡觉时喉咙上方的组织会像“塌方”一样堵住气道,导致呼吸暂停。大脑因为缺氧“难受”,迫使患者短暂醒来,重新打开气道。一夜之间,患者在鼾声如雷、突然停止、又鼾声大作之间循环,这种“窒息—憋醒”的循环要上演数十次甚至数百次,身体断断续续处于缺氧状态。
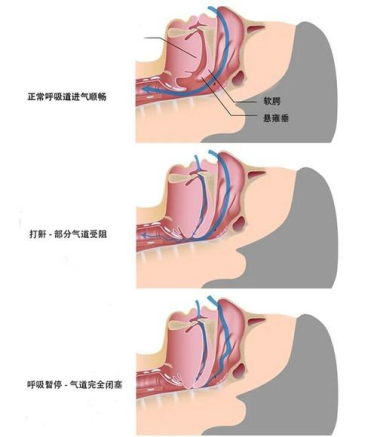
阻塞性睡眠呼吸暂停示意图。
长期晚上睡不好、身体缺氧,患者白天就容易犯困、注意力不集中、记忆力下降,因为开车时睡着而导致车祸的新闻,近年来屡有报道。患者患上高血压、心脏病、中风、糖尿病等疾病的风险也会大大增加。
“通过不断科普,已经有更多人开始意识到‘打呼噜’也可能是病了。”陈雄教授是武汉大学中南医院耳鼻咽喉头颈外科主任,20多年前就开始专注于鼾症治疗、研究和科普工作。

陈雄教授正在给患者看诊。受访者供图
陈教授说,过去,医生和患者对“打呼噜”在内的睡眠疾病认知都有限,导致OSA患者就诊率、确诊率低——简单来说,觉得自己有病去查的人少,去医院了也可能查不出来。近年来,医生和患者的认知逐步提升了,但OSA的治疗还是个难题。
陈教授介绍,治疗中重度OSA,除了改善生活习惯、减重和做手术,目前最常使用的是持续气道正压通气(CPAP)疗法——让病人戴上面罩入睡,在机器的辅助下,将空气持续送进呼吸道。但睡觉时全程佩戴呼吸机,很多患者无法长期坚持,治疗效果自然不理想。
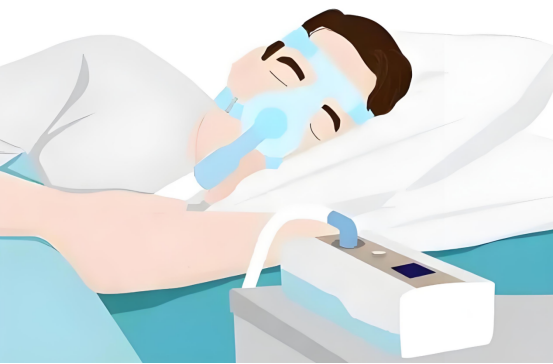
持续气道正压通气(CPAP)疗法需要患者整晚使用呼吸机。
深耕鼾症领域多年,陈雄教授团队的科研水平走在全国前列,除了科普、治疗技术突破,他希望走得更远。他记得,多年前在美国访学时,了解过国外有一项治疗OSA的技术,主要原理是通过装在患者身体里的电极刺激,把患者的呼吸道打开。
“产品很贵,技术上也有不足。”陈教授回忆,这样一套设备要近10万美元的价格,普通人很难企及。能否研发属于中国自己的产品,不仅在技术上远超国际标准,还能把价格打下来,造福更多患者?
医生和工程师“接上线”
2021年,武汉奥绿新生物科技股份有限公司(以下简称“奥绿新”)项目经理周凯和同事在检索资料的过程中,也偶然看到国外这项技术。
“这项技术怎么样?”周凯团队同事主动上门请教陈教授,没想到对方早就在思考这个问题。双方一拍即合,很快展开合作。陈教授提供想法和技术指导,周凯团队根据原理找材料、做模型、设计产品。在反复的讨论、研究和实验中,项目不断向前推进。2021年,团队成功申请相关技术专利。2024年,凭借双方扎实的科研实力和良好合作基础,团队破关斩将拿下国家重点研发计划中的“植入式舌下神经刺激治疗技术”项目。
“植入式舌下神经刺激治疗技术”,通俗地说,就是舌下肌肉装上一个刺激电极,一旦安装在患者肺外部的呼吸传感器检测到患者可能憋气或呼吸暂停了,就赶紧通过刺激器给电极发信号,让电极“电”一下舌下肌肉,提醒舌下肌肉赶紧把患者的呼吸道打开。
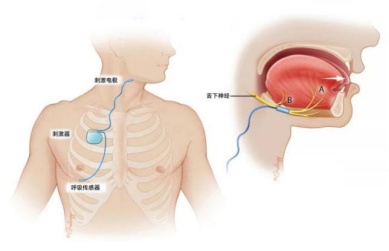
植入式舌下神经刺激技术原理示意图。
“这个项目单靠医生绝对完成不了。”陈教授说,产品材料怎么选,呼吸传感电极的精度及转化信号的精准算法,神经刺激电极的刺激强度,整机的完美封装技术……这些都需要多学科专业技术团队。
过去,想把一把普通医用钳的弧度改变一下、材料增强一些,不是一件难事,找医疗器械生产商就行。如今,医疗设备越来越复杂,可能装了芯片、传感器,可能要植入人体,已经属于高端装备的范畴。脑机接口就是一个典型的案例,它是由材料科学、人工智能、通信工程、生物医学、机械设计、临床医学等多个领域的科研人员共同托举起来的。
医工融合让更多医学“好点子”变成现实
在湖北,更多像陈雄教授和奥绿新这样的医工融合项目,正在让越来越多临床专家的“好点子”加速成为现实。临床医生的想法、工程师的技术方案和企业生产运营相融合,形成从需求导向到产业化的闭环,加速解决医疗领域重大需求。
以奥绿新为例,作为湖北医工融合代表性平台型企业,奥绿新与超过300位医院临床专家合作,研发的创新医疗器械数量突破了400款,多个合作项目进入创新医疗器械特别审查程序,可优先审查、更快投入市场。例如,奥绿新与同济医院心脏大血管外科主任魏翔教授团队合作研发了全球首创的肥厚型心肌微创切除系统,已经成功治疗千余名患者,吸引了全球顶级心外科专家来汉学习,并入选2024年度湖北十大科技进展。

陈雄教授团队和奥绿新团队面对面沟通。
2024年,湖北医疗器械产业营收突破百亿元。把临床的创新源头和企业与资本之间的链条打通,还将给湖北大健康产业带来更加澎湃的创新动力。目前,湖北已建成国家临床医学研究中心1家、省级临床医学研究中心100家、医疗器械临床试验机构54家、概念验证和中试熟化机构83家,医院、高校、企业正在加快搭建起医、研、融、产合作的桥梁。2024年,以联影医疗、武汉迈瑞等为代表的30家重点企业与医院联合建设技术中心,累计承接医工交叉项目73个。江夏实验室建成医工交叉研究中心、设立医工交叉概念验证“资金池”,利用实验室平台优势破解医院参股成果转化难题,引育耐心资本。
“这个课题的结项时间是3年。”周凯介绍,预计产品到2030年上市。研发过程中,平均每个月他们都要和陈教授的团队碰头一次,汇报实验数据、沟通技术难点,还经常组织全国相关领域的专家现场咨询指导,一点一点突破,争取尽快推进项目落地,造福更多患者。
科普时间:
1.所有的“打呼噜”都是病吗?
不是所有的“打呼噜”都是病,OSA最常见的表现是睡觉时明显的呼吸暂停。如果担心自己可能患有OSA,可以去医院的睡眠门诊或耳鼻喉科检查。
OSA的诊断需要通过多项检查,常见方法是睡眠监测。医院通过睡眠监测仪器,检测患者睡觉时的呼吸、血氧饱和度、心率等多个指标,判断是否存在呼吸暂停,暂停的时长、暂停的次数等。有些医院也支持患者把仪器带回家检测。
一般来说,OSA分为轻度、中度和重度,主要依据是患者呼吸暂停低通气指数(AHI)(每小时睡眠期间发生的呼吸暂停与低通气事件总次数),以及血氧饱和度下降程度,并需结合症状及并发症综合评估。
2.哪些人容易患OSA?
OSA是一种被严重低估却危害不小的常见睡眠疾病,该病多发于过度肥胖、患有高血压的人群,男性发病率高于女性。伴随压力大、生活不规律,患OSA的年轻人数量也在增长。
OSA的危害很多。除了短期内乏力、犯困,患者因为夜里反复缺氧、憋醒,身体会分泌让血管收缩的激素,得高血压的概率比普通人更高,还容易引发心梗、脑梗,甚至有可能出现夜间猝死。
3.怎么治疗OSA?
最常见的有做手术、佩戴呼吸机等,医生会根据患者的具体情况建议合适的治疗方案。
对于中轻度的患者,医生会建议调整生活方式,比如减重、规律睡眠、戒烟限酒等,因为烟酒会麻痹咽喉肌肉,加重气道塌陷。
对于中重度患者,首选戴呼吸机,通过机器持续输送温和的气流,撑开塌陷的气道,立竿见影消除呼吸暂停和缺氧。轻中度或者不适应呼吸机的,可以戴口腔矫治器。另外,针对明显的结构性问题,比如扁桃体太大、鼻子里长息肉、下巴太靠后等,也可以考虑手术治疗。







 融媒体平台建设服务
融媒体平台建设服务 长江云 • 新时代文明实践平台
长江云 • 新时代文明实践平台

 大数据舆情中心
大数据舆情中心